Človek žije, pokiaľ mu bije srdce. Srdcová „pumpa" zabezpečuje krvný obeh v cievach. V tomto ohľade existuje niečo ako krvný tlak. Skrátene AD. Akékoľvek odchýlky od normálnej hladiny krvného tlaku sú smrteľné.
Špecializuje sa na diagnostiku a liečbu ochorení dýchacích ciest a alergií, vlastní metódy štúdia funkcie vonkajšieho dýchania, testovanie alergií na alergény, autohemoterapiu, špecifickú a nešpecifickú imunoterapiu.
Riziká rozvoja hypertenzie
Riziko vzniku hypertenzie alebo arteriálnej hypertenzie – vysokého krvného tlaku – pozostáva z množstva faktorov. Čím viac ich je, tým väčšia je pravdepodobnosť, že sa človek stane hypertenzným.
Rizikové faktory pre rozvoj hypertenzie:
- dedičná predispozícia. Riziko ochorenia je vyššie u tých, ktorí majú hypertenziu medzi prvostupňovými príbuznými: otec, matka, staré mamy, starí otcovia, súrodenci. Čím viac blízkych príbuzných trpí vysokým krvným tlakom, tým väčšie je riziko;
- vek nad 35 rokov;
- stres (stresová hypertenzia) a psychický stres. Stresový hormón adrenalín zvyšuje vašu srdcovú frekvenciu. Okamžite sťahuje krvné cievy;
- užívanie určitých liekov, napríklad perorálnych kontraceptív a rôznych doplnkov stravy (iatrogénna hypertenzia);
- zlé návyky: fajčenie alebo pitie alkoholu. Zložky tabaku vyvolávajú kŕče krvných ciev - mimovoľné kontrakcie ich stien. To zužuje prietok krvi;
- ateroskleróza - upchatie krvných ciev plakmi. Celkový cholesterol by nemal presiahnuť 6, 5 mmol/l krvi;
- zlyhanie obličiek (nefrogénna hypertenzia);
- endokrinopatia nadobličiek, štítnej žľazy alebo hypofýzy;
- prebytok soli v potravinách. Stolová soľ vyvoláva arteriálny kŕč a zadržiava tekutinu v tele;
- nečinnosti. Fyzická nečinnosť je sprevádzaná pomalým metabolizmom – látkovou premenou – a postupne oslabuje organizmus ako celok;
- nadmerná telesná hmotnosť. Každý kilogram navyše zvyšuje krvný tlak o 2 milimetre ortuti – mmHg;
- náhla zmena počasia;
- chronický nedostatok spánku a iných „provokatérov".
Väčšina rizikových faktorov rozvoja hypertenzie spolu úzko súvisí. U silných fajčiarov sa tak vo väčšine prípadov vytvoria aterosklerotické pláty a fyzicky pasívni a podvyživení ľudia rýchlo priberú na váhe. Takéto kombinácie faktorov výrazne zvyšujú riziko patologických abnormalít v srdci.
V závislosti od kombinácie a stupňa prejavu vyššie uvedených faktorov, ako aj pravdepodobnosti kardiovaskulárnych komplikácií v nasledujúcom desaťročí, existujú 4 typy rizika rozvoja arteriálnej hypertenzie:
- nízke (riziko menej ako 15 %);
- priemer (od 15 do 20 %);
- vysoká (viac ako 20 %);
- veľmi vysoká (viac ako 30 %).
Rizikové faktory pre vznik arteriálnej hypertenzie sú tiež rozdelené do 2 typov na základe možnosti ich eliminácie: korigovateľné (opraviteľné) a nie. Napríklad človek môže prestať fajčiť, ale nie je schopný zmeniť svoj pôvod. Výška rizika sa sčítava z množstva ukazovateľov. Pacient s hypertenziou v 1. štádiu, ktorý začne zneužívať alkohol, výrazne zvýši percentuálnu pravdepodobnosť vzniku komplikácií.
Hypertenzia je celkom liečiteľná. Tu veľa závisí od včasnej diagnostiky choroby, vytrvalosti pacienta a jeho ochoty radikálne zmeniť svoj životný štýl.
Hypertenzia 1. stupňa

Arteriálna hypertenzia môže byť primárna, t. j. vyvíjať sa nezávisle a sekundárne - byť komplikáciou inej choroby. V druhom prípade sa liečba vykonáva komplexne, pretože je potrebné nielen normalizovať tlak, ale aj vyliečiť sprievodnú príčinu ochorenia.
Hodnota krvného tlaku 120 na 80 mm Hg sa považuje za normálnu. Toto je „ideálna" hodnota, ako sa hovorí, pre astronautov. 120 je takzvaný horný krvný tlak alebo systolický tlak (pri maximálnej kontrakcii stien srdcového svalu). A 80 je spodný indikátor alebo takzvaný diastolický tlak (pri ich maximálnej relaxácii). Podľa toho je hypertenzia rozdelená na systolickú, diastolickú a zmiešanú (systolickú-diastolickú), v závislosti od toho, či horné alebo dolné ukazovatele prekračujú prahovú hodnotu.
Keď sa lúmen prietoku krvi zúži, srdce vynaloží väčšie úsilie na vytlačenie krvi do ciev, rýchlejšie sa opotrebuje a začne pracovať prerušovane. Zvýšenie srdcovej frekvencie – srdcovej frekvencie – negatívne ovplyvňuje fungovanie celého tela. Vzduch a živiny obsiahnuté v krvi nemajú čas vstúpiť do buniek.
Ako každá choroba, hypertenzia postupuje, ak sa nelieči. Výskytu prvých hypertenzných príznakov predchádza prehypertenzný stav – prehypertenzia.
Stupeň závažnosti závisí od štádia vývoja ochorenia:
- „mäkké" alebo ľahké;
- mierny alebo hraničný;
- veľmi ťažké alebo izolované systolické.
V opačnom prípade sa arteriálna hypertenzia 1. stupňa nazýva mierna forma tejto choroby. Horná hodnota krvného tlaku sa pohybuje od 140 do 159 a dolná je 90 - 99 mm Hg. Poruchy vo fungovaní srdca sa vyskytujú kŕčovito. Útoky väčšinou prejdú bez následkov. Ide o predklinickú formu hypertenzie. Obdobia exacerbácií sa striedajú s úplným vymiznutím príznakov ochorenia. Počas remisie je krvný tlak pacienta normálny.
Diagnóza hypertenzie je jednoduchá: meranie krvného tlaku pomocou tonometra. Pre presnú diagnózu sa postup vykonáva trikrát denne v pokojnom prostredí a v uvoľnenom stave.
Aj ľudia s nízkym rizikom vzniku hypertenzie si musia pravidelne kontrolovať krvný tlak. Jeden potenciálne nebezpečný faktor stačí na to, aby ste dôkladnejšie sledovali prácu vášho srdca. Pre tých, ktorí sú vo významnej miere predisponovaní k ochoreniam srdca, je vhodné zakúpiť si doma kardiovízor – prístroj na odber EKG – elektrokardiogramu. Akékoľvek ochorenie je ľahšie liečiteľné v počiatočnom štádiu.
Symptómy hypertenzie 1. stupňa
Symptómy hypertenzie 1. stupňa zahŕňajú:
- bolesť hlavy, ktorá postupuje pri cvičení;
- boľavá alebo bodavá bolesť na ľavej strane hrudníka, vyžarujúca do lopatky a ramena;
- čierne škvrny pred očami.
Nesmieme zabúdať, že pri miernych formách hypertenzie sa všetky tieto príznaky objavujú príležitostne. Ak sa vám po intenzívnej fyzickej aktivite zrýchli pulz alebo je ťažké zaspať kvôli hlučným susedom, nemali by ste panikáriť a považovať sa za hypertonika.
V obdobiach zlepšenia sa pacient cíti skvele. Mierna hypertenzia má všetky znaky charakteristické pre srdcové zlyhanie. Ťažšie stupne ochorenia sa líšia len pretrvávaním príznakov a výskytom komplikácií.
Komplikácie hypertenzie 1. stupňa
Komplikácie zahŕňajú:
- skleróza obličiek - nefroskleróza;
- hypertrofia srdcového svalu (ľavá komora).
Väčšina verí, že mierna arteriálna hypertenzia sa dá vyliečiť bez následkov. Ale riziko komplikácií s 1. stupňom je priemerné, t. j. asi 15 %. Vysoký tlak v cievach v dôsledku zúženia ich lúmenu vedie k nedostatočnému prekrveniu tkanív. Nedostatok kyslíka a živín vedie k smrti jednotlivých buniek a celých orgánov. Nekróza začína lokálnymi, fokálnymi léziami. V priebehu času, ak sa nelieči, je ischemická mozgová príhoda nevyhnutná.
Poruchy krvného obehu nevyhnutne vedú k poruchám metabolizmu. To má škodlivý vplyv na dýchanie a výživu buniek akéhokoľvek typu. Nevyhnutné sú patologické zmeny, napríklad skleróza - nahradenie spojivovým tkanivom. Pri nefroskleróze sa steny obličiek patologicky zhustnú a orgán sa „zmenší". V tomto ohľade je vylučovacia funkcia narušená a močovina vstupuje do krvného obehu.
Ak sú cievy zúžené, srdce sa namáha, aby cez ne pretlačilo krv. To vedie k patologickému zväčšeniu srdcového svalu. Táto hypertrofia sa nazýva pravdivá alebo pracovná. Objem a hmotnosť ľavej komory sa zväčšujú v dôsledku zhrubnutia jej stien. Táto patológia sa inak nazýva kardiomyopatia. Srdce prispôsobuje svoju štruktúru potrebám tela. Extra svalové tkanivo umožňuje silnejšie stlačenie. Zdalo by sa, ako by to mohlo byť nebezpečné? „Opuchnuté" srdce môže stláčať priľahlé cievy a nerovnomerné svalové výrastky môžu uzavrieť výstup z ľavej komory. Hypertrofia srdca niekedy vedie k náhlej smrti.
Komplikácie z hypertenzie 1. stupňa sa vyskytujú extrémne zriedkavo. Aby sme sa im vyhli, stačí minimalizovať riziko vzniku arteriálnej hypertenzie, t. j. odstrániť jeho predpoklady a príčiny.
Liečba hypertenzie 1. stupňa
Po prvé, lekár odporučí pacientovi zmeniť svoj životný štýl. Pacientovi odporučí pokojný spánok, vyhýbanie sa stresu, cielené relaxačné cvičenia, špeciálnu diétu, cvičenie a pod. Ak tieto opatrenia nestačia, používa sa lieková terapia.
Kardiológ predpisuje nasledujúce lieky: sedatíva a iné antihypertenzíva.
Lieky sa vyberajú prísne individuálne, pretožeMnoho pacientov s hypertenziou má sprievodné ochorenia. Výber liekov je ovplyvnený vekom pacienta a liekmi, ktoré užíva.
Ak je možné zastaviť ochorenie v počiatočnom štádiu a úplne sa ho zbaviť, nemožno v budúcnosti zanedbávať prevenciu. Jej princíp je jednoduchý – je vyhýbať sa všetkým rizikovým faktorom hypertenzie. Vďaka zdravému životnému štýlu môžete zabrániť výskytu dokonca dedičných patológií.
Hypertenzia 2 stupne
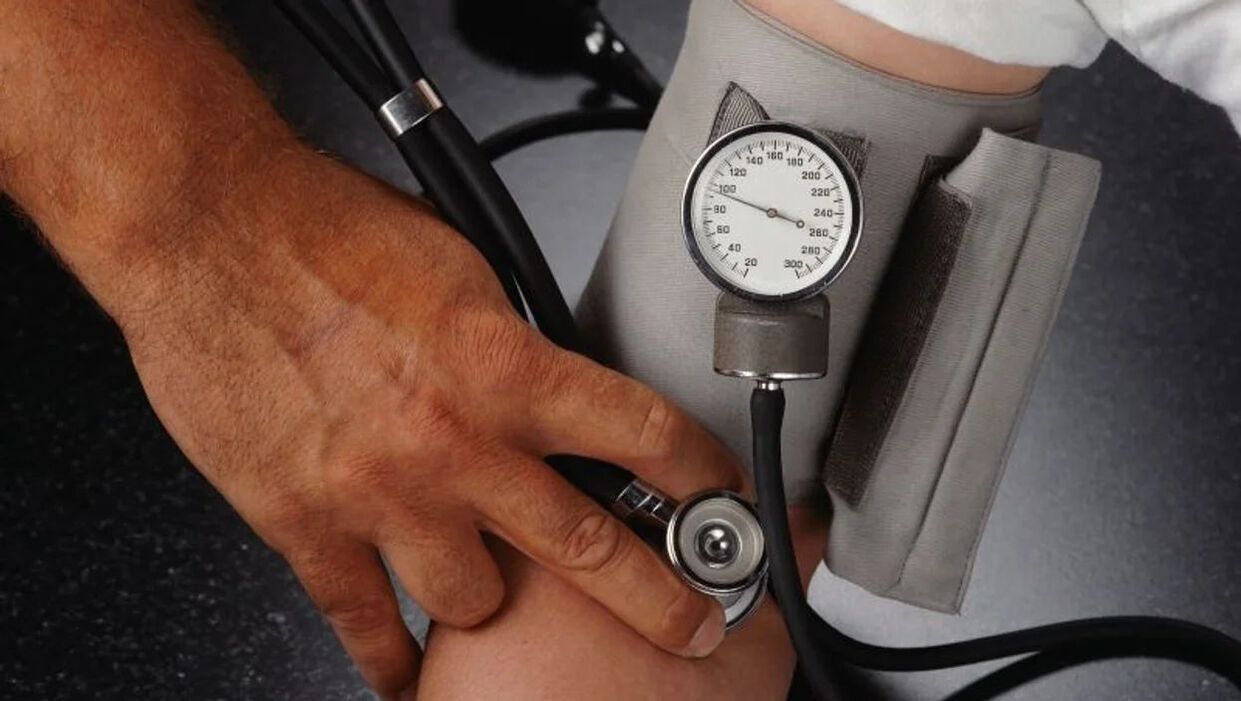
Ide o miernu hypertenziu. Horný krvný tlak je 160 - 179 mm Hg a dolný krvný tlak je 100 - 109 mm Hg. V tomto štádiu ochorenia sú obdobia zvýšeného tlaku dlhšie. Krvný tlak sa zriedka vráti do normálu.
V závislosti od rýchlosti prechodu hypertenzie z jedného štádia do druhého sa rozlišuje benígna a malígna arteriálna hypertenzia. V druhom prípade choroba postupuje tak rýchlo, že je často smrteľná. Hypertenzia je nebezpečná, pretože zvýšenie rýchlosti pohybu krvi cez cievy vedie k zhrubnutiu ich stien a ešte väčšiemu zúženiu lúmenu.
Príznaky hypertenzie 2. stupňa
Typické príznaky arteriálnej hypertenzie sa objavujú už pri ľahkých formách ochorenia.
V druhej fáze sú spojené s nasledujúcimi príznakmi:
- pocit pulzácie v hlave;
- hyperémia - pretečenie krvných ciev, napríklad sčervenanie kože;
- mikroalbuminúria – prítomnosť albumínových bielkovín v moči;
- necitlivosť a zimnica prstov;
- patológie fundusu;
- hypertenzné krízy - náhle skoky tlaku (niekedy o 59 jednotiek naraz);
- objavenie sa alebo zhoršenie príznakov poškodenia cieľových orgánov.
Únava, letargia a opuch sa objavujú, pretože obličky sú zapojené do patologického procesu. Hypertenzný záchvat môže byť sprevádzaný vracaním, ťažkosťami s močením a vyprázdňovaním, dýchavičnosťou a slzami. Niekedy to trvá aj niekoľko hodín. Komplikácie hypertenznej krízy sú infarkt myokardu a pľúcny alebo cerebrálny edém.
Formy hypertenznej krízy:
- neurovegetatívne (zvýšená srdcová frekvencia, nadmerná excitácia, chvenie rúk, nemotivovaná panika, sucho v ústach);
- edematózne (letargia, opuch očných viečok, inhibované vedomie);
Symptómy hypertenzie 2. štádia pacienti znášajú ťažšie. Neustále trpí patologickými prejavmi vysokého krvného tlaku. Choroba v tomto štádiu ustupuje neochotne a často sa vracia.
Komplikácie hypertenzie 2 stupne
Komplikácie hypertenzie 2. stupňa zahŕňajú nasledujúce ochorenia: aneuryzma aorty - patologický výčnelok jej steny.
Do cieľových orgánov, t. j. vnútorné orgány postihnuté hypertenziou zahŕňajú:
- Krvácania v rôznych orgánoch vznikajú preto, že steny ciev čoraz viac hrubnú, strácajú pružnosť a krehnú. Zvýšený prietok krvi takéto cievy ľahko zničí. Opačný proces nastáva s vývojom aneuryziem. Tu sa steny napínajú a stenčujú v dôsledku zvýšeného krvného obehu. Sú tak oslabené, že sa ľahko trhajú.
- Patologicky úzky lúmen zvyšuje pravdepodobnosť vzniku aterosklerózy – tukových usadenín na stenách – a trombózy – ich upchatia krvnou zrazeninou. Krvácanie mozgových buniek vedie k hladovaniu kyslíkom a ich smrti. Tento jav sa nazýva encefalopatia. Ischémia je nedostatok kyslíka srdca. Angina pectoris je neustála bolesť na hrudníku.
V súvislosti s ním sa vyvíjajú patologické procesy spojené so základným ochorením. Preto, ak nezačnete liečbu včas alebo porušíte lekárske zákazy, bude stále viac cieľových orgánov a bude takmer nemožné obnoviť zdravie.
Hypertenzia postihnutia 2. stupňa

Hypertenzívni pacienti sú neustále monitorovaní v ambulancii a sú pravidelne vyšetrovaní. Okrem denného merania krvného tlaku im pravidelne predpisujú EKG. V niektorých prípadoch môže byť potrebný ultrazvuk - ultrazvukové vyšetrenie srdca, testy moču, krvné testy a iné diagnostické postupy. Hypertonici so stredne ťažkou formou ochorenia sú menej produktívni ako zdraví ľudia.
Pri pretrvávajúcom poškodení telesných funkcií spôsobených hypertenziou je pacient odoslaný na vyšetrenie do kancelárie, aby získal správu z lekárskeho a sociálneho vyšetrenia. V zriedkavých prípadoch sú pacienti s hypertenziou vyšetrovaní doma, v nemocnici alebo dokonca v neprítomnosti. Niekedy sa vypracuje dodatočný program skúšok. Pre ľudí so zdravotným postihnutím špecialisti z Úradu lekárskych a sociálnych odborných znalostí vypracúvajú povinný individuálny rehabilitačný program.
Pri určovaní skupiny postihnutia berie odborná komisia spolu so stupňom hypertenzie do úvahy tieto faktory:
- informácie z anamnézy o hypertenzných krízach;
- pracovné podmienky pacienta.
Postup pri zriaďovaní skupiny so zdravotným postihnutím je nevyhnutný pre riadne zamestnanie. Či bude ľahké nájsť zamestnávateľa ochotného strpieť prácu „menejcenného" zamestnanca, je iná otázka. Ak uchádzač o zamestnanie predloží doklady potvrdzujúce jeho zdravotné postihnutie, musia mu byť v súlade s federálnou legislatívou poskytnuté potrebné pracovné podmienky.
Zamestnávatelia sa zdráhajú zamestnávať ľudí so zdravotným postihnutím, pretože. . . sa im skrátil pracovný čas pri zachovaní plnej mzdy (pre 1. a 2. skupinu). Okrem toho sú nútení chodiť na práceneschopnosť častejšie ako ostatní zamestnanci a bola im zvýšená ročná dovolenka. V tomto smere väčšina zdravotne postihnutých zo skupiny 3 skrýva svoje choroby, aby získali dobre platené miesto. Porušenie lekárskych pokynov týkajúcich sa pracovných podmienok vedie časom k zhoršeniu ochorenia.
Osoby so zdravotným postihnutím skupiny 3 dostávajú peňažné dávky a môžu vykonávať profesionálne činnosti s určitými obmedzeniami:
- silné vibrácie a hluk sú kontraindikované;
- Bez súhlasu zamestnanca nemôžete pracovať nadčas, cez víkendy alebo v nočných zmenách;
- Neustály fyzický alebo psycho-emocionálny stres nie je povolený;
- zákaz práce vo vysokých nadmorských výškach, v horúcich predajniach, v blízkosti nebezpečných mechanizmov;
- skrátenie trvania práce zahŕňajúcej vysokú koncentráciu pozornosti;
- sedemhodinový pracovný deň.
Špeciálnym prípadom je malígna arteriálna hypertenzia 2. štádia. Jeho vývoj je taký rýchly a stav pacienta je vážny, že mu komisia pridelí invaliditu 2. skupiny. Toto už nie je pracovná skupina. Pri 2 a 3 stupňoch zdravotného postihnutia sa každoročne vykonáva zdravotná a sociálna prehliadka. Z opakovanej skúšky sú oslobodené osoby so zdravotným postihnutím nasledujúcich kategórií:
- muži nad 60 rokov;
- ženy staršie ako 55 rokov;
- ľudia s nezvratnými anatomickými chybami.
Priradenie skupiny postihnutia je spôsobené potrebou sociálnej ochrany hypertonikov. Jeho schopnosť zapojiť sa do pracovnej činnosti je obmedzená.
Liečba hypertenzie 2. stupňa
V tomto štádiu ochorenia sa bez liekov nezaobídete. Tablety sa užívajú pravidelne, pokiaľ možno v rovnakú dennú dobu. Pacient by si nemal myslieť, že na zbavenie sa choroby bude stačiť len užívať lieky. Ak to urobí a zároveň sa nechá unášať napríklad mastnými jedlami a alkoholom, pozitívny efekt terapie rýchlo zmizne. Choroba prejde do ďalšej fázy, v ktorej už akákoľvek liečba nie je účinná.
Hypertenzia 3 stupne

Prečo sú lekári znepokojení odchýlkami krvného tlaku od normy, dokonca aj o jednu? Faktom je, že pri zvýšení tlaku o niekoľko jednotiek sa riziko vzniku kardiovaskulárnych komplikácií zvyšuje o rovnaké percento. Napríklad, ak má osoba miernu hypertenziu a krvný tlak sa odchyľuje od normálu 120 až 80 mm Hg. o 39 jednotiek, potom je veľmi vysoká pravdepodobnosť výskytu patologických abnormalít v rôznych orgánoch (39 %). Čo potom možno povedať o 3. stupni ochorenia, pri ktorom je odchýlka najmenej 60 jednotiek?
Hypertenzia 3. štádia je ťažká, chronická forma ochorenia. Krvný tlak stúpa nad 180/110 mm Hg, nikdy neklesne na normálnych 120/80. Patologické zmeny sú už nezvratné.
Príznaky hypertenzie 3. stupňa
Príznaky hypertenzie 3. stupňa zahŕňajú:
- zhoršená koordinácia pohybov;
- pretrvávajúce zhoršenie zraku;
- paréza a paralýza v dôsledku porúch cerebrálnej cirkulácie;
- dlhotrvajúce hypertenzné krízy s poruchami reči, zakaleným vedomím a ostrou bolesťou v srdci;
- výrazné obmedzenie schopnosti samostatne sa pohybovať, komunikovať a starať sa o seba.
V závažných prípadoch sa pacienti s hypertenziou už nedokážu vyrovnať bez vonkajšej pomoci, vyžadujú neustálu pozornosť a starostlivosť. Vyššie uvedené príznaky hypertenzie ukazujú, že zdravotný stav pacienta sa postupne zhoršuje, choroba sa šíri do nových orgánových systémov a komplikácií je stále viac.
Komplikácie hypertenzie 3. stupňa
Komplikácie hypertenzie 3. stupňa zahŕňajú nasledujúce ochorenia:
- infarkt myokardu – stredná svalová vrstva srdca;
- srdcová astma - záchvaty udusenia;
- poškodenie periférnych tepien;
- hypertenzná retinopatia postihuje sietnicu očí;
- skotóm („tma") je defekt, slepá škvrna v zornom poli.
Komplikácie arteriálnej hypertenzie 3. stupňa sa inak nazývajú pridružené klinické stavy. Keď je narušená cerebrálna cirkulácia, vzniká mŕtvica sprevádzaná stratou citlivosti končatín a mdlobou. Srdcové zlyhanie je celý komplex srdcových patológií. Obličky postupne zlyhávajú. Ak je hypertenzia sekundárnym ochorením a vyskytuje sa na pozadí diabetes mellitus, potom je nefropatia nevyhnutná.
Čím je choroba pokročilejšia, tým sú jej následky hroznejšie a závažnejšie. Obehový systém je pre život tela taký dôležitý, že najmenšia odchýlka v jeho fungovaní má silný deštruktívny účinok.
Hypertenzia postihnutia 3. stupňa
V závažných prípadoch ochorenia sa stanovuje skupina 1 postihnutia. V tomto štádiu sú pacienti prakticky neschopní pracovať. Niekedy sú uznaní za čiastočne práceneschopných a pokračujú v práci, ale len doma alebo v špeciálnych podmienkach.
Ale aj pri najťažšom stupni postihnutia musí pacient absolvovať rehabilitačné procedúry. V tomto stave vecí je to nevyhnutné, aby sa zabránilo smrti.
Liečba hypertenzie 3. stupňa
Ako sa priebeh ochorenia zhoršuje, predpisujú sa stále silnejšie lieky alebo ich zoznam zostáva rovnaký, ale zvyšuje sa dávkovanie. V tomto štádiu hypertenzie je účinok medikamentóznej terapie minimálny. Pacienti s chronickou hypertenziou sú odsúdení na celoživotné užívanie tabletiek.
Keď sa ochorenie stane závažným, môže byť potrebný chirurgický zákrok. Operácia je indikovaná pre určité patológie krvných ciev a srdca. Metóda terapie kmeňovými bunkami pri arteriálnej hypertenzii 3. štádia sa považuje za inovatívnu.
Hypertenzia 4 stupne
Niektorí odborníci identifikujú aj 4. štádium ochorenia, ktoré je veľmi závažné. Vo väčšine prípadov je smrť blízko. Snažia sa čo najviac zmierniť utrpenie pacienta a pri každej hypertenznej kríze poskytujú prvú pomoc. Pacient je položený a zdvihne hlavu. Naliehavo dostáva lieky, ktoré mu prudko znižujú krvný tlak.
Bez liečby sa objavia nové komplikácie. Niektoré z nich provokujú iných a choroby čoraz viac prekonávajú človeka. Aby ste tento deštruktívny proces zastavili včas, stačí sledovať dynamiku zmien vášho krvného tlaku aspoň pomocou bežného tonometra.
Príklad výpočtu rizika v závislosti od štádia hypertenzie
Štádiá hypertenzie Iné rizikové faktory, POM alebo ochorenie TK (mmHg)
| Vysoký normál | Stupeň 1 | Stupeň 2 | Stupeň 3 | ||
| ZÁHRADA 130-139 DBP 85-89 |
ZÁHRADA 140-159 90-99 DBP |
ZÁHRADA 160-179 100-109 DBP |
SBP ≥180 DBP ≥110 |
||
| Etapa I | Žiadne iné FR | Nízky risk (riziko 1) |
Nízke riziko (riziko 1) | Mierne riziko (riziko 2) |
Vysoké riziko (riziko 3) |
| 1-2 FR | Nízky risk (riziko 1) |
Mierne riziko (riziko 1) |
Mierne / vysoké riziko |
Vysoké riziko (riziko 3) |
|
| ≥3 FR | Krátky / stredné riziko (riziko 1) |
Mierne / vysoké riziko |
Vysoké riziko (riziko 3) |
Vysoké riziko (riziko 3) |
|
| Etapa II | POM, CKD štádium 3 alebo DM bez poškodenie orgánov |
Mierne / vysoké riziko |
Vysoké riziko (riziko 3) |
Vysoké riziko (riziko 3) |
vysoká / veľmi vysoký riziko |
| Stupeň III | Zistené CVD, štádium CKD ≥4 alebo cukrovka s poškodením orgánov |
Veľmi vysoké riziko (riziko 4) |
Veľmi vysoké riziko (riziko 4) |
Veľmi vysoké riziko (riziko 4) |
Veľmi vysoké riziko (riziko 4) |
GB - hypertenzia
SBP - systolický krvný tlak
DBP - diastolický krvný tlak
RF je rizikový faktor
CVD – kardiovaskulárne ochorenie
CKD - chronické ochorenie obličiek
DM - diabetes mellitus
POM - poškodenie cieľového orgánu
Po určení kategórie rizika môže lekár identifikovať faktory, ktoré je možné ovplyvniť, aby sa znížila. Medzi tieto modifikovateľné vlastnosti:
- Obezita (s BMI nad 30), ako aj centrálna alebo viscerálna obezita, ktorá sa určuje podľa obvodu pása.
- Sociálna izolácia.
- Chronický stres.
Riziko môže zvýšiť aj hypertrofia ľavej komory, chronické ochorenie obličiek, závažné poruchy srdcového rytmu, ako je fibrilácia predsiení a iné.


























